1. MICETOMA
DEFINICIÓN
Es un síndrome anatomoclínico caracterizado por un aumento de volumen y deformación de la región, y por la presencia de lesiones de aspecto nodular, fistulizadas, de las que sale un exudado filante que contiene los elementos parasitarios llamados “granos”. Además se observa cicatrices retráctiles hipo o hiperpigmentadas.
EPIDEMIOLOGIA
El micetoma se ha reportado en todo el mundo. El mayor número de casos de esta enfermedad se ha observado en el Africa y en América. En el Continente Americano, México, Brasil y Venezuela, son los países con mayor prevalencia de esta micosis profunda.
Afecta más a los hombres que a las mujeres, y a los individuos comprendidos entre la tercera y la quinta décadas de la vida. Se presenta en más del 60% en campesinos, por encontrarse mas expuestos a los microorganismos causales.
ETIOLOGIA
El micetoma puede ser producido por eumicetos u hongos verdaderos (micetoma eumicético) o por actinomicetos (micetoma actinomicético), estos últimos considerados en la taxonomía actual como bacterias.
Los eumicetomas predominan en Africa y Asia, especialmente en la India, mientras que los actinomicetomas son más comunes en Latinoamérica.
En México, el 90% de los micetomas son actinomicéticos. Sus agentes causales, en orden decreciente de frecuencia, son: Nocardia brasliensis (85%), Actinomadura madurae (8%), Streptomyces somaliensis (3%) y Actinomadura pelletieri (2%).
Los micetomas eumicéticos descritos en éste país no superan los 15 casos y el agente causal mas comúnmente encontrado ha sidoMadurilla grisea.
Los agentes etiológicos del micetoma se encuentran en la naturaleza: tierra, madera, vegetales. Un traumatismo sobre la piel es el antecedente más referido por los pacientes como precurso de esta infección.
CUADRO CLINICO
La topografía habitual es en el pie, fundamentalmente, a nivel de la articulación, a nivel de la articulación tibiotarsiana, pero, podemos, observarlo en cualquier sitio a lo largo de la extremidad inferior; localización, esta última, del 75% de los micetomas.
La extremidad superior, se ve afectada en un 10% de los casos, y el tronco, en igual proporción. Son raros en la cara o en la cabeza.
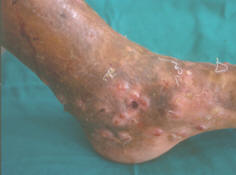 |
No hay grandes diferencias clínicas derivadas de la especie causal, sin embargo, un micetoma causado por N. brasiliensis es mas inflamatorio que el producido por A. madurae; este último, es de consistencia leñosa y con escasas fístulas.
En tiempo de evolución casi siempre es de dos a tres años; se realiza de manera lenta y progresiva, sin regresión espontánea.
En su inicio, el proceso es asintomático por lo que los pacientes no consultan, pero, a medida que el tiempo pasa, el dolor y la discapacidad funcional se hacen presentes. Se extiende por contigüidad tanto en superficie como en profundidad. El padecimiento puede llegar hasta comprometer el hueso de la región anatómica donde asienta el micetoma. Los actinomicetos tienen un gran poder osteofílico , por lo que logran destruir con facilidad los huesos cortos de las manos y los pies, inclusive las vértebras; los huesos largos, resisten más la acción destructora de estos agentes infecciosos.
DIAGNOSTICO
Para confirmar el diagnóstico clínico de micetoma y poder identificar la especie causal, recurrimos a los siguientes estudios de laboratorio:
a) Exámen directo
Tomamos algunas gotas del exudado seropurulento de las lesiones y lo examinamos con el microscopio, buscando la presencia de losgranos, los cuales son diferentes de una especie a otra.
b) Cultivo
Los medios de gelosa glucosada de sabouraud al 2% o el de micocel son los comúnmente empleados.
c) Histopatología
Se debe realizar una biopsia profunda a alguna lesión fistulisada y remitir el espécimen de piel al dermatopatólogo. Las características histológicas de los granos difieren según la especie causal, no solo en la forma y el tamaño de los mismos sino en sus propiedades tintoriales.
TRATAMIENTO
El micetoma causado por N. brasiliensis se lo trata habitualmente con diamino difenil sulfona (DDS) o con sulfametoxazol – trimetoprim. Se emplea otros medicamentos cuando se presenta resitencia a las drogas anteriormente citadas, los cuales, indicamos a continuación: estreptomicina, fosfomicina, isoniacida, rifampicina, amikacina y amoxicilina con ácido clavulánico.
Los micetomas causados por otros actinomicetos no responden fácilmente a los medicamentos anteriores citados. Sin embargo, hay experiencias con los siguientes fármacos: estreptomicina, fosfomicina y ketoconazol.
Los micetomas causados por eumicetos son tratados con ketoconazol, itraconazol y anfotericina B.
Amado Saúl, recomienda que el tratamiento quirúrgico deba evitarse a toda costa en los casos de micetomas actinomicéticos por la facildad con que se pueda dar una diseminación. Por el contrario, puede llevarse a cabo en casos seleccionados de eumicetomas resistentes al tratamiento médico.
2. ESPOROTRICOSIS
DEFINICION
Es una enfermedad cutánea, granulomatosa, subaguda o crónica, producida por el Sporothrix schenckii. A través de una solución de continuidad en la piel, el hongo (presente en flores, paja, madera o tierra contaminados con este agente), logra penetrar en el organismo humano.
CLASIFICACION
Los esporotricosis es un padecimiento poliformo debido al tipo de respuesta inmunológica desarrollada por el huésped ante la presencia del hongo, la cual, podemos conocer de una manera sencilla a través de la intradermorreacción a la esporotricina. Aquí, por lo didáctica, emplearemos la clasificación de las variedades clínicas propuesta por el doctor Amado Saúl, en 1988.
Esporotricosis normérgica o hiperérgica: esporotricina positiva
· Cutáneo linfática (70%)
· Cutáneo fija (25%)
Esporotricosis hipoérgica y anérgica: esporotricina negativa
· Cutáneo superficial
· Cutáneo hematógena.
· Osteoarticular
· Visceral
CUADRO CLINICO
Describiremos aquí, únicamente, aquellas variedades clínicas que con frecuencia observamos en la práctica diaria; las otras son raras de ver.
A. Forma cutáneo linfática
Esta variedad, la más común de todas, puede presentarse en cualquier parte el cuerpo, sin embargo, sus sitios de predilección son la cara y las extremidades superiores. Su lesión inicial se la conoce como chancro esporotricósico, la cual, se la observa en el sitio de la inoculación como un proceso inflamatorio, poco doloroso y que no involuciona con la administración de los antibióticos. Poco tiempo después se desarrollan, a lo largo de los linfáticos y de manera escalonada, varios nódulos o gomas; en ocasiones, al confluir estos dan origen a una placa. Finalmente, sobreviene la ulceración y la cicatrización.
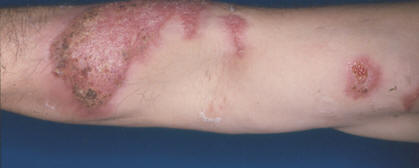
B. Forma Cutáneo fija
Esta variedad se caracteriza por la ausencia de lesiones diseminadas y por la persistencia del chancro esporotricósico, el cual, adopta la forma de una placa de forma y tamaño variable y de aspecto escamoso o verrugoso.
 |
DIAGNOSTICO
a) La intradermorreacción con esporotricina
Esta prueba diagnóstica es específica ya que solo da un resultado positivo cuando se trata de un caso de esporotricosis. Sin embargo, debido a que una respuesta positiva perdura a pesar de que al paciente se halla curado, su utilidad para determinar la actividad de esta micosis es limitada. Por otra parte, como ya lo señalamos con anterioridad, esta reacción cutánea nos permite clasificar los casos clínicos.
b) Cultivo
Es indispensable para la confirmación de un diagnóstico clínico de esporotricosis y se lo realiza en un medio de Sabouraud.
c) Estudio histológico
La presencia de un granuloma tuberculoide y la escasez de las formas parasitarias, caracterizan a las formas hiper y normérgicas de la esporotricosis. Por el contrario, un granuloma no tuberculoide y frecuentes formas parasitarias son el denominador común de las formas anérgicas de esta micosis.
TRATAMIENTO
Esta micosis profunda se la trata, oralmente, con yoduro de potasio. Usualmente, el tratamiento dura de dos a tres meses; se aconseja continuar la medicación hasta un mes después de haber observado la curación de las lesiones. Otros medicamentos útiles son: la griseofulvina, el ketoconazol, el itraconazol, el fluconazol y la anfotericina B.
3. CROMOBLASTOMICOSIS
DEFINICION
Es una micosis subcutánea producida por hongos pigmentados de la familia Dematiaceae, principalmente de los géneros Fonsecaea, Phialophora y Cladophialophora, que viven como seprófitos del suelo y vegetales.
EPIDEMIOLOGIA
Esta micosis ha sido observada en todo el mundo. Predomina en los climas tropicales y subtropicales. Costa Rica, Cuba, Puerto Rico, República Dominicana y Brasil son los países con mayor prevalencia de esta dermatosis en el Continente Americano y en el Mar del Caribe; la República Democrática del Congo en el Continente Africano y Madagascar.
Se presenta en individuos de cualquier raza. Los varones y el grupo de edad comprendido entre los 30 y los 40 años son los mas afectados por esta micosis. Por otra parte, los trabajadores del campo son las personas más susceptibles de contraer este tipo de infección.
CUADRO CLINICO
La dermatosis suele ser unilateral y asimétrica. Afecta sobre todo a la extremidad inferior, y en esta, al pie. Después de un traumatismo en la piel, en el sitio de la inoculación, por lo general una mano o un pie, la lesión inicial es un nódulo eritematoso, el cual, crece lentamente por contigüidad hasta llegar a formar una placa de aspecto verrugoso o vegetante, asintomática, y sin tendencia a la curación espontánea. No invade el músculo ni el hueso. Se desconoce su período de incubación. Se la debe diferenciar de la tuberculosis verrugosa, de la esporotricosis y del micetoma.
DIAGNOSTICO
1) Examen directo
Las escamas, sin tinción alguna, al ser observadas con el microscopio muestran las típicas células fumagoides.
2) Cultivo
Los medios habituales de cultivo permiten la identificación de la especie causal, gracias a la identificación de su órgano de fructificación.
3) Exámen histológico
Es imprescindible la identificación de las células fumagoides al interior de la células gigantes de un granuloma tuberculoide para establecer el diagnostico.
TRATAMIENTO
Actualmente, ésta micosis no cuenta con un tratamiento con un alto porcentaje d efectividad. Las lesiones pequeñas pueden ser tratadas quirúrgicamente con facilidad más no las de un mayor tamaño. También, puede emplearse en estos casos cualesquiera de las siguientes modalidades terapéuticas: electrodesecación, criocirugía, láser de dióxido de carbono o radioterapia, sola o combinada.
El calciferol (Vitamina D2) ha sido empleado para tratar esta dermatosis pero sus resultados han sido inconstantes. La anfotericina B se la ha causado por varias vías: intravenosa, intraarterial, intralesional o tópica. Además, en combinación con la 5-fluorocitosina por vía oral. EL ketoconazol, el itraconazol, el fluconazol y la terbinafina son otras alternativas terapéuticas y con buenos resultados.
Micosis Profundas
Son en general de infección exógena. Sus agentes etiológicos viven saprofíticamente en el suelo o sobre restos vegetales y se inoculan mediante un traumatismo o penetran por inhalación.
Aquí es muy importante la anamnesis, dada la endemicidad de estas micosis. En Argentina existen áreas determinadas donde estas micosis son prevalentes. Las muestras remitidas son: esputo, pus de abscesos,sangre, hisopados, Líquido cefalorraquídeo.
Se agregan antibióticos para transportarlas, luego se observan directamente al microscopio con aumento mediano, con el agregado de lactofenol, Gueguen o KOH al 20%. Si es un corte histológico se observa con aumento de 1000x. En muestras de biopsias (remitido en formol al 10%) se utiliza la técnica de Grocott (metenamina argéntica) para diferenciarlos de la tuberculosis.
El cultivo se hace por cuatro semanas en medios comunes a 28º C y en medios enriquecidos a 37º C para comprobar el dimorfismo: micelio filamentoso en Sabouraud o Lactrimel, y forma levaduriforme en agar-sangre. Las pruebas serológicas más usadas para evaluar anticuerpos y antígenos son: Inmunodifusión en gel, Fijación de complemento, Contrainmunoelectroforesis, ELISA y RIA.
Para arribar al diagnóstico se toman muestras de suero pareadas (una al inicio de la enfermedad y otra dos semanas más tarde ß un aumento al cuádruple o mayor del título en la segunda muestra indica enfermedad), y una tercera para evaluar el tratamiento. Las intradermorreacciones tienen valor epidemiológico (delimitando áreas endémicas), evaluando la "micosis infección", y pronóstico, estudiando la positivización de un individuo previamente negativo o viceversa, ya que la inmunidad celular es la que confiere defensa y protección en estas micosis.
Aquí se incluyen la Histoplasmosis, Blastomicosis, Coccidioidomicosis y Paracoccidioidomicosis.
Imagen de micosis profundas:



Wynn Casino - Dr. MCD
ResponderEliminarThis site uses cookies and 광양 출장마사지 technologies similar to Google and Microsoft. Read 강원도 출장샵 about 안양 출장마사지 our Privacy Policy and Terms of 충청남도 출장안마 Use 의왕 출장안마 here. Wynn & Encore Las Vegas. © 2021-2021 by Dr. MCD Enterprises, LLC